La biónica y la medicina combinadas empiezan a solucionar problemas irresolubles en el siglo XXI: hacer oír a los sordos, ver a los ciegos, andar a los inválidos y mover corazones con simples piezas de titanio.
IMÁGENES: Ekso Bionics / Wikipedia Commons / Kobe Medical Center
Imaginen una situación actual que cada vez es más frecuente, y otra que lo será. Dos ejemplos de cómo la medicina y la biónica colaboran: uno ya es algo mucho más habitual de lo que creemos, y el otro es un primera paso, nunca mejor dicho, hacia el futuro. La primera: tienen unos 67 años y un problema en una válvula del corazón, una simple membrana vital para que el corazón funcione y pueda mover la sangre por el cuerpo y la depure. Hablamos de un problema vital. Hasta hace unos años era poco menos que una sentencia anunciada del fin de una vida. En realidad, ni siquiera era un problema detectable hasta que se generalizó la técnica del cateterismo y la medicina cardíaca preventiva. Entonces la ciencia dio un salto adelante: fármacos. Pero no era suficiente, a veces la válvula ya no tenía remedio y había que ir un poco más allá. Llegaba pues la hora de la medicina biónica, esa disciplina de la que ya hemos hablado más de una vez cuya labor es titánica: conseguir que con ayuda de la tecnología adaptada a la biología se puedan suplir las carencias de un humano. La biónica ha llegado para quedarse, pero sobre todo si es aplicada en combinación con la medicina.
Para paliar esta situación nacieron las prótesis valvulares cardíacas, artificiales, fabricadas ex profeso en dos modalidades: biológica, normalmente de cerdo (el animal que, curiosamente, es capaz de generar órganos similares a los nuestros), pero con fecha de caducidad (como todo lo biológico), o bien de titanio y teflón, y por lo tanto completamente artificiales. Ventajas de lo artificial: son extremadamente resistentes. La clave son los discos de titanio internos dentro de una estructura de fibra de teflón: esos discos se insertan en bisagras que permiten maximizar el flujo en un solo sentido, ya que se abren para dejar pasar la sangre empujada por el músculo cardíaco para luego cerrarse y evitar el reflujo sanguíneo en dirección contraria. La válvula defectuosa es sustituida y tras un periodo de adaptación y con anticoagulantes se puede perfectamente pasar a un nuevo estado vital mucho más enérgico. Son mejores que las biológicas en duración pero pueden generar embolias si no se controla médicamente. Un pequeño defecto que se convierte en una parte más de la vida mientras el corazón ya no tiene que hacer sobreesfuerzos y el paciente se convierte en un ser humano “biónicamente adaptado”.

Segundo ejemplo: un accidente deja al paciente en silla de ruedas o parcialmente paralizado, condenado a una movilidad reducida. Una situación psicológicamente desesperante que no todos asumen bien, y que no deja de ser un problema grave desde el punto de visa médico que, además, tiene consecuencias biológicas como pérdida de masa muscular y ósea y un grado de atrofia anatómica considerable. La medicina lleva muchos años intentado emular el milagro de hacer caminar a los inválidos, pero una vez que las conexiones nerviosas se pierden, el cuerpo también. Todavía es casi imposible lograr regenerar el tejido nervioso y activarlo para que se pueda volver a caminar, pero la robótica y la biónica ya están aquí para aportar una solución temporal. Seguro que en la ciencia-ficción han visto esas escenas de humanos con brazos o piernas robóticas que sustituyen miembros amputados o atrofiados. Por ahí van los tiros, si bien el presente es mucho más modesto y experimental pero no menos espectacular: los exoesqueletos.
Funcionan como auténticas armaduras externas que se acoplan a los engranajes biológicos del cuerpo humano. Piensen en películas como ‘Elysium’, ‘Edge of tomorrow’ o ‘Aliens’: máquinas que potencian fuerza, agilidad, movimientos y que incluso protegen el cuerpo. Ése es el horizonte de trabajo de última generación. Pero en lugar de usarlas para la guerra (los militares son los principales impulsores de los exoesqueletos) o la construcción, piensen en las posibilidades médicas, desde lo simplemente logístico a lo terapéutico. Un buen ejemplo es Ekso Bionics, que adaptó un diseño creado por DARPA (una de las mayores agencias de EEUU dedicada al desarrollo tecnológico, normalmente para usos militares) a un propósito muy diferente: ayudar a pacientes de ictus y lesiones medulares a recuperarse o bien darles la posibilidad de caminar. En EEUU los hospitales y empresas como la mencionada Ekso Bionics se han agrupado para ofrecer la opción de poder llevar un exoesqueleto para ayudar en la rehabilitación y hacerles caminar.
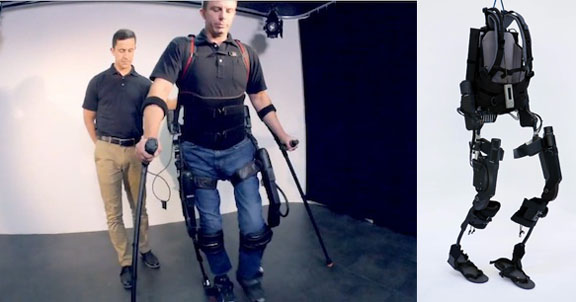
Un paciente en una demostración; a la derecha, el exoesqueleto completo
Los pacientes enfundan sus miembros en una estructura liviana diseñada para agarrarlos, fijarlos y reactivarlos. Es decir, el exoesqueleto se adapta a la anatomía por secciones (muslos, rodillas, pantorrillas, pies, cadera, brazos…), y luego, aplicando fuerza mecánica, logran hacer mover el cuerpo obligándolo la reaccionar y adaptarse al movimiento externo. De esta forma los inválidos se ponen de pie. Añadimos en este reportaje vídeos asombrosos que demuestran que es posible. El exoesqueleto está repleto de sensores que detectan impulsos, reparto de pesos y qué sección debe moverse para hacer posible acompañar y forzar a un tiempo el movimiento de las piernas. Aplicados a rehabilitación tras ictus o accidentes de coche con lesiones óseas y/o musculares el resultado es una recuperación más rápida y efectiva frente a los métodos clásicos, que dependían demasiado de la voluntad del paciente. No se trata de obligarle, sino de crear el escenario de fuerza y estímulo externo que le permita moverse. Y es automático. Nathan Harding, CEO de Ekso Bionics aseguraba que algunos pacientes son capaces incluso de llegar al centenar de pasos en la primera sesión, y que el efecto psicológico es “inmenso”, estimulando la voluntad del paciente para ir un poco más allá.
De momento está en fase experimental y aplicable sólo en fases de rehabilitación, y no está pensado (por ahora) crear exoesqueletos para venta individual. Lo de hacer caminar a los paralíticos todavía es más ficción que ciencia, pero la base de trabajo ya está hecha y sólo es cuestión de tiempo e inversión. En parte también porque para poder usar el sistema hace falta ayuda externa, aplicaciones informáticas y también un entrenador. Quizás llegue un día en el que sea posible simplemente una fase de entrenamiento y ver caminar a los que nunca pensaron que volverían a hacerlo. Siguen en desarrollo, y el trabajo con los pacientes ha permitido a los ingenieros de Ekso mejorar los propios exoesqueletos a partir de sus reacciones y sensaciones. Una de las cosas que han visto es que el paciente es capaz en muy poco tiempo de adaptarse, de tal forma que algo tan sencillo como caminar vuelve a ser operativo a pesar del tiempo transcurrido desde la lesión. Nadie olvida cómo se camina. El cuerpo nunca olvida.
En el fondo de estos dos ejemplos, uno ya muy común y otro experimental, son una parte más de una disciplina que unifica teoría científica y potencial tecnológico como pocas, y que progresivamente será más habitual en nuestras vidas. De manera independiente de cómo evolucione la genética y que el trabajo con células madre pueda generar órganos biológicos nuevos, o piezas defectuosas fácilmente intercambiables, la biónica ofrece posibilidades casi infinitas en medicina y vida diaria. Esta rama de la ingeniería moderna estudia y desarrolla aplicaciones tecnológicas que emulan el comportamiento biológico con el fin de crear nuevos sistemas que puedan ser útiles para el ser humano. El abanico de posibilidades es inmenso: robots que emulan a los insectos para exploración espacial, nanomáquinas que pueden operar desde dentro del cuerpo humano, prótesis de todo tipo, exoesqueletos que potencia fuerza física para situaciones de emergencia… piense en algo, la biónica ya está ahí o puede estarlo. La tecnología emula, supera o implementa lo biológico en todos los grados, de tal manera que esa fusión pueda mejorar la vida y espolear al ser humano más allá de donde su propia base natural le permite llegar.

Hacer ver a los ciegos: la retina artificial
Japón lleva muchos años trabajando en lo mínimo para conseguir lo máximo. Sus investigadores gestionan presupuestos altos para poder desarrollar, por ejemplo, retinas artificiales, fusión de genética y biónica en una sola jugada, uno de los grandes sueños de la medicina que podría devolver la visión a los ciegos, a todos aquellos que han tenido desprendimientos sin remedio o ceguera por recepción de estímulos. Durante años se ha experimentado con células madre e incluso con nuevos tejidos artificiales que puedan emular a la retina como receptora de estímulos de luz y enviarlos por el nervio óptico al cerebro, que es el que procesa y realmente “ve”. Pero una cosa es el laboratorio y otra muy diferente trabajar con el ojo humano real, una de las formas biológicas más precisas, avanzadas y complejas que existen. Y delicadas. El pasado mes de noviembre un grupo dirigido por el especialista Yasuo Kurimoto del Kobe City Medical Center General Hospital logró implantar en un paciente con degeneración macular de 70 años una lámina de células del epitelio pigmentario de la retina de 1,3 por 3 mm. En este caso se trata de un fondo biológico (células madre) controlada por tecnología biónica en laboratorio, células madre reprogramadas. Antes de llegar al anciano japonés se experimentó con ratones y monos, y el resultado fue peculiar: funcionan, y no generan aparentemente tumores. No obstante, todavía hay que esperar para saber si ha funcionado o no.

Retina artificial creada en Japón
Hacer oír a los sordos: el implante coclear
Otro aspecto ya muy utilizado, cada vez más, y que es la mejor expresión de lo que es la biónica y la medicina combinadas. El primer implante coclear data de 1957, y desde entonces ha mejorado mucho hasta ser capaz de solventar la mayor parte de casos de sordera profunda bilateral neurosensorial. En realidad el implante es un transductor que transforma las señales acústicas naturales en señales eléctricas que estimulan el nervio auditivo. Es decir, la máquina permite hacer de puente entre la realidad sonora y el órgano que debería oír de forma natural pero está atrofiado o aislado. Una parte del implante es externo y el otro interno (intracraneal). El implante solventa la sordera producida por la destrucción de células ciliadas de la cóclea, yendo directamente al transmisor cerebral, el nervio. Las señales permiten al cerebro recibir esas señales externas que en realidad son impulsos eléctricos codificados. Es decir, suple el propio oído humano utilizando partes naturales. El oído humano se divide en tres: externo, medio e interno, que es donde se coloca el implante. Es tan preciso y delicado que si una de las tres partes deja de funcionar las otras dos también. El implante, al estimular la cóclea directamente, hace que las otras dos partes se vuelvan inertes, por lo que emula con el resto de implantes esas funciones. En la parte externa se compone de un procesador de sonidos (un micrófono recoge los sonidos y los envía al microprocesador que los codifica) que envía la señal y una bobina que se mantiene unida a la estructura del oído magnéticamente; la bobina transmite la señal por radiofrecuencia al transductor, el cual estimulará el nervio auditivo.
Las manos artificiales que sienten
El pasado mes de marzo publicábamos un reportaje sobre Dennis Aabo, un hombre de 36 años que era el mayor experimento vivo en biónica para mutilados, un ciudadano danés que tras experimentar con nuevas manos mecánicas había logrado conectar su cerebro con la máquina de tal forma que podía darle órdenes casi instintivas para sostener un huevo, un vaso, servir agua, palpar… Su mano biónica, desarrollada por Silvestro Micera en coordinación con la Escuela Politécnica Federal de Lausanna (Suiza) y la Escuela Superior de santa Anna (Italia), era capaz de sentir texturas, formas y detalles que hasta ahora sólo podía hacer una mano humana. Todo parecía hecho hasta que llegaron los investigadores de Corea del Sur y desarrollaron una piel artificial mil veces más sensible que la humana. Esa piel mecánica “siente” como la humana la presión, la temperatura y la humedad, lo cual es un paso adelante todavía más grande hacia la posibilidad de devolver a los amputados una movilidad completa. Si esta nueva piel fuera aplicable al mismo sistema mecánico-neuronal que experimentó Aabo, el círculo podría cerrarse en breve.
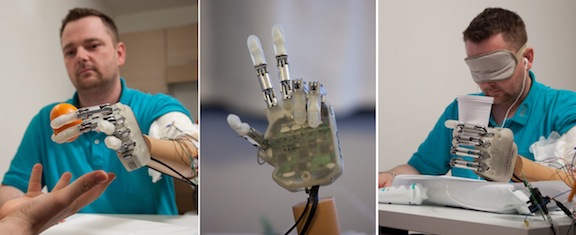
Mano biónica de Dennis Aabo
Todo con gran parafernalia de cableado: el sistema está todavía en mantillas y necesita de varios aparatos externos para conseguir que Dennis sienta que agarra con su mano mecánica un simple vaso de plástico. Pero es un salto adelante hacia un futuro cada vez menos lejano. Dennis consiguió sentir el vaso en la mano mecánica gracias a un depurado sistema informático combinado con la ingeniería de precisión del tamaño de una mano humana. A grandes rasgos es la misma operativa de un brazo robótico pero conectado al cerebro de Dennis. Hasta ahora se habían conseguido muchas cosas: que el cerebro enviara señales a la mano biónica y ésta se moviera. Eso ya era una realidad. El problema era la modulación de fuerza, movimiento y tensión de los componentes para evitar que la mano aplastara el vaso de plástico. No es lo mismo sostener un frágil huevo que un vaso sólido de cristal. La máquina todavía no discernía porque no estaba realmente conectada a un nivel superior al cerebro humano.

Modelos de válulas cardíacas

Exoesqueleto militar, otra de las aplicaciones (no tan positivas) de la biónica

